En France, environ 80000 personnes sont victimes d’un infarctus du myocarde chaque année. 10% d’entre elles décèdent dans l’heure qui suit et 15% dans l’année. Après un accident cardiaque, la réadaptation cardiovasculaire reste la préconisation première pour les patients, dès la classe I, grade A. Or, seulement 50% de ces patients participent à un programme de rééducation cardiaque.
Des bénéfices indiscutables
L’OMS (Organisation Mondiale de la Santé) définit la réadaptation cardiaque comme « l’ensemble des activités requises pour influer, favorablement, sur le processus évolutif de la maladie et pour assurer au patient les meilleures conditions physiques, mentales et sociales, afin de préserver ou de retrouver une place aussi normale que possible dans la société ». Ce programme effectué après un infarctus du myocarde limite considérablement le risque de récidive, la mortalité et améliore la qualité de vie des patients.
Ainsi, une étude a démontré « une diminution de la mortalité globale et cardiovasculaire de 20 et 26% à une année, par rapport aux patients n’ayant pas suivi de réadaptation. Après deux ans, les bénéfices sont encore plus importants, avec une diminution de 47% de la mortalité globale. […]Une autre étude évaluant la réadaptation cardiovasculaire avec activité physique confirme ces bénéfices sur la mortalité et reporte une diminution de 31% du nombre d’hospitalisations dans les douze mois suivant un infarctus du myocarde »(1).
Programme de réadaptation cardiaque : une approche globale du patient
A la sortie de l’hôpital, le médecin adresse au plus tard dans les 2 jours ses recommandations sur la lettre de liaison. Le patient intègre un programme de réhabilitation cardiaque d’une durée variable de 4 semaines en stationnaire à 6 semaines, voire plus en ambulatoire. La SFC (Société Française de Cardiologie) recommande une prise en charge graduée des patients, selon le degré de leur maladie, comme définit ci-dessous.
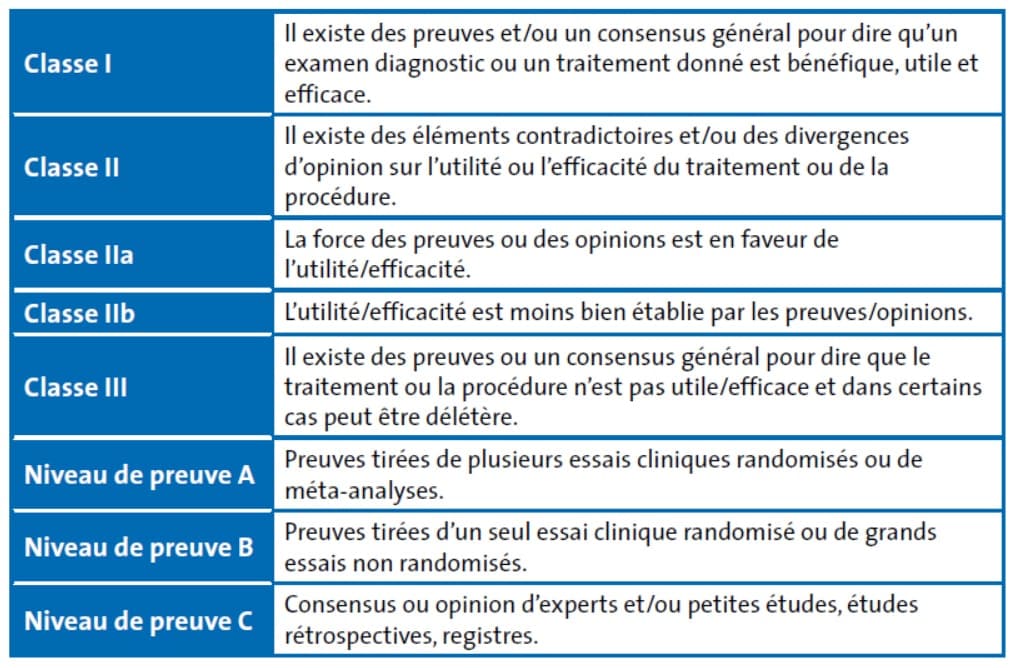
Le programme est ensuite détaillé selon la pathologie. Lors de l’évaluation initiale, le risque évolutif du patient est stratifié afin d’adapter les modalités de surveillance.
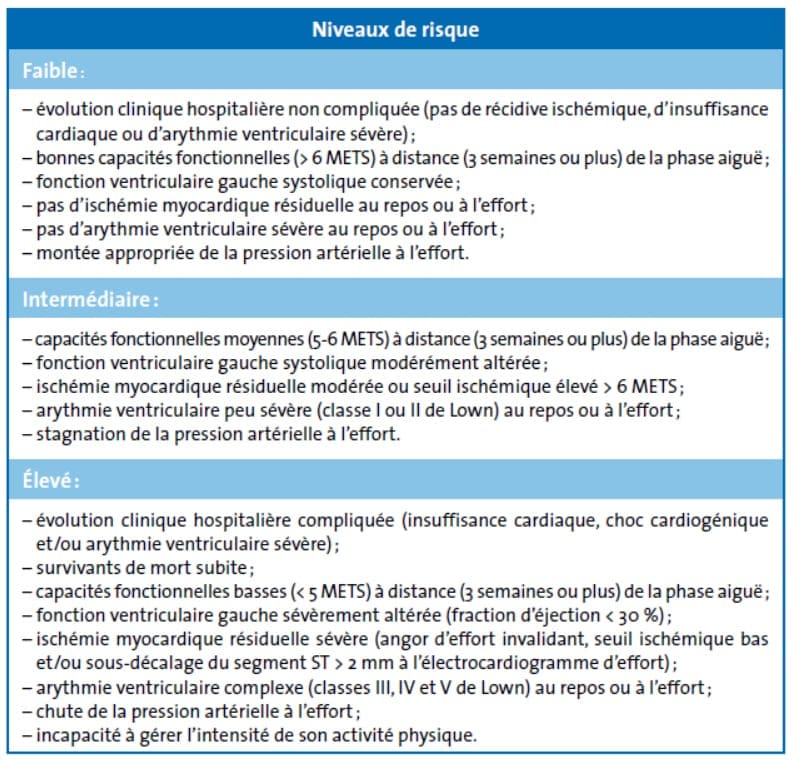
Le traitement débute avec un reconditionnement à l’effort : épreuve d’effort initiale, test de marche de 6 minutes et évaluation de la force musculaire. Rappelons que pour l’épreuve d’effort, la SFC recommande depuis 2018 d’y inclure la mesure des gaz expirés.
L’évaluation du patient fixe les objectifs thérapeutiques : type, intensité, durée et fréquence des séances. Elle est complétée par une prise en charge multidisciplinaire : sevrage tabagique, nutrition, psychologique etc. Cet accompagnement essentiel pour soutenir le patient et limiter les risques d’arrêt prématuré du programme.
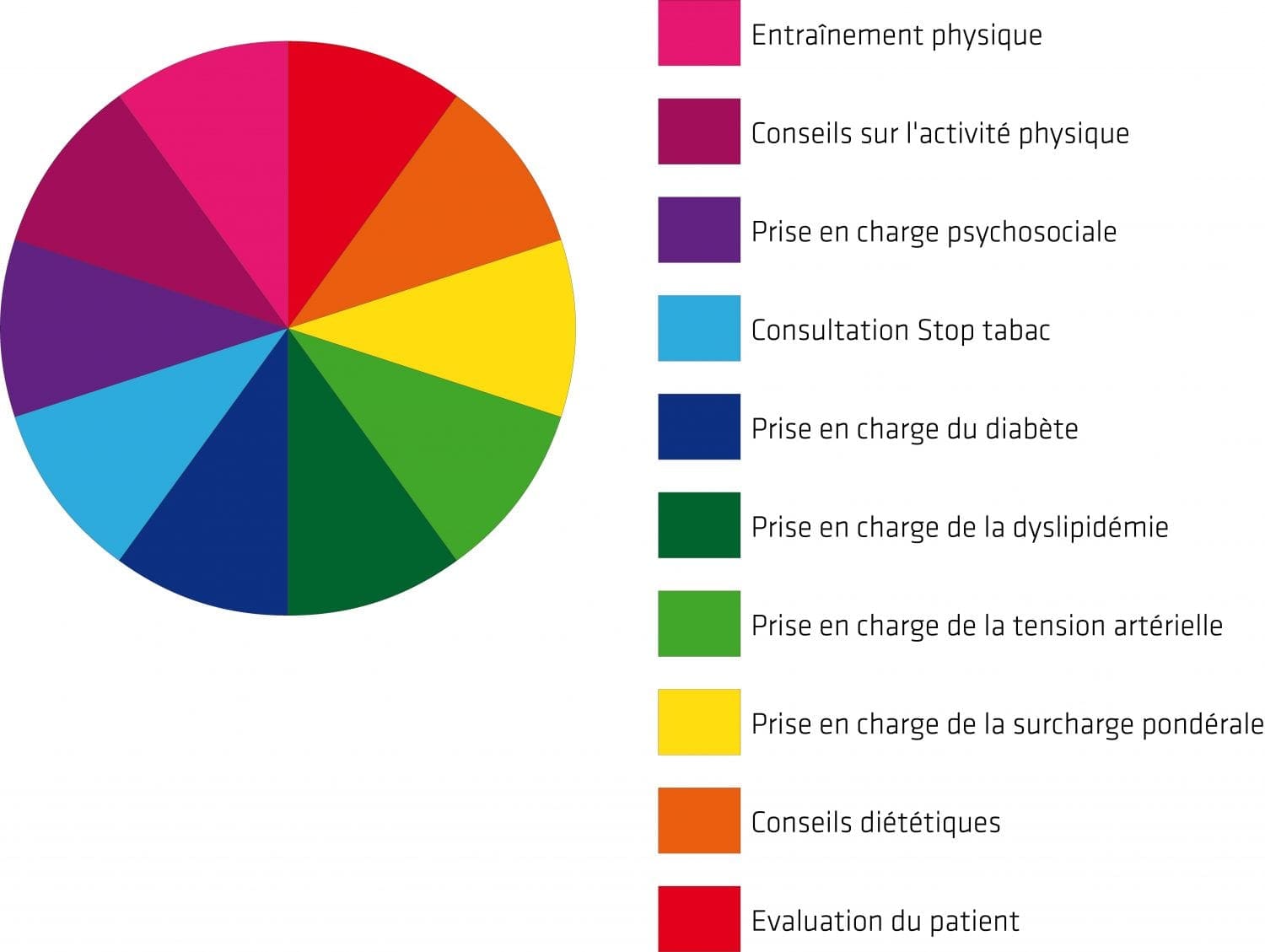
L’entraînement peut alors débuter. Les séances d’endurance et de résistance dynamique assurent le renforcement musculaire. A la fin du programme, l’épreuve d’effort finale évalue objectivement les capacités physiques du patient au terme de la réadaptation.
L’importance d’un programme personnalisé
La SFC différencie 6 cas de figure pour déterminer un programme personnalisé. Chacun comporte ses caractéristiques et bien sûr ses exceptions :
- Les maladies coronaires
- La chirurgie cardiaque
- La chirurgie de l’aorte thoracique
- L’insuffisance cardiaque
- L’artérite oblitérante des membres inférieurs (AOMI)
- Autres indications : patient avec DAI, cardiopathie congénitale ou à haut risque cardiovacsulaire.
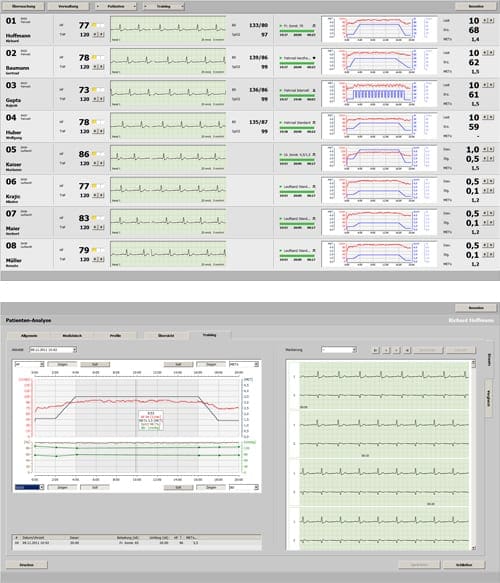
Centraliser la surveillance des patients permet d’optimiser considérablement leur prise en charge. Le logiciel de réhabilitation cardiaque ERS 2 répond à la complexité de ces programmes grâce à la possibilité de pré-enregistrer un nombre illimité de profils d’entraînement. Le médecin définit un programme individualisé pour son patient en amont. Le kinésithérapeute ou l’enseignant APA (Activités Physiques Adaptées) suit les recommandations indiquées par le logiciel. Au lieu de gérer huit personnes en même temps, il peut alors étendre sa surveillance jusqu’à 24 patients simultanément.
Parallèlement, toutes les mesurées réalisées pendant la séance (PNI, SpO2 et ECG) sont affichées en temps réel (écran 1 ci-dessus). Elles sont enregistrées et consultables ultérieurement par le cardiologue. Si besoin, le profil d’entraînement est modifiable avant et pendant la séance. L’historique de l’ensemble des séances est mémorisé et permet en quelques clics une analyse comparative des données entre l’épreuve d’effort initiale et la finale. Les résultats sont visibles sous forme de graphiques et offrent la possibilité d’insérer un commentaire libre.
(1) https://www.revmed.ch/RMS/2014/RMS-N-420/Readaptation-cardiovasculaire-un-bien-sous-utilise
https://www.realites-cardiologiques.com/wp-content/uploads/sites/2/2013/12/03.pdf





